Да ли је позната стопа успеха имплантата?
Стопа успеха имплантата је веома важна тема и углавном је користимо да уверимо наше пацијенте да је терапија зубним имплантатима безбедна и успешна, али се такође користи и унутар наше праксе за процену успеха лечења. Или барем би требало да се користи. У концепту графт-фри имплантологије то је дефинитивно важно.
Али у једноставним разговорима са пацијентима обично им кажемо да је стопа успеха имплантата 98,1% и затим објаснимо да то значи да од сваких 50 имплантата које поставимо, један изгубимо. У реду, то и није тако лоше. "То се мени неће догодити", каже пацијент.
Али одакле смо добили тај број? 98? Постоји много студија које се хвале тим бројевима и постоје неке студије које показују нешто ниже стопе успеха од 97, чак 95% Али ми волимо број 98%. Зашто? Па, то је прилично висок број, сви знају да је 100 немогуће, а 99 звучи помало лажно, превише оптимистично, али 98 звучи реалистично. Дакле, задржавамо га и користимо.
А шта значи неуспех? То значи да губимо имплантат. Поставимо имплантат, он се не остеоинтегрише и испадне или га морамо уклонити. А шта је са имплантатима који су стабилни, остеоинтегрисани, али чији положај није оптималан и имамо естетски неуспех? То сигурно не може бити успешан имплантат, зар не?
Дакле, број 98 који свима говоримо је заправо Стопа преживљавања имплантата, а не стопа успеха. Успех треба мерити свим показатељима: естетиком, функцијом и поузданошћу (поузданост у смислу да нема компликација, нема инфекција и нема значајног губитка кости током година). И треба да укључимо време у нашу стопу успеха. То мора бити дефинисано као “преко 5 година”, “преко 10 година” итд.
Такође, није исто када рестаурирамо један зуб једним имплантом, беззуби сегмент са два импланта или целу вилицу. Стопе опстанка су различите, као и стопе успеха.
Дакле, сада схватамо да Стопа успеха имплантата можда је мало ниже од 98 о којем тако самоуверено говоримо.
Заправо, постоје студије које показују веома различите стопе преживљавања у зависности од броја имплантата, које су спровели многи клиничари. Најзначајнији је др Бјарни Пјетурсон и његов рад:
За рестаурације на једном импланту, он извештава Петгодишњи опстанак: 96,81 TP3T за имплантате) и 94,51 TP3T за круне и за Десетогодишње преживљавање: Пада на отприлике 89,41 TP3T за рестаурацију (1).
Зубни мостови су мало нижи са Петгодишњи опстанак: 95% за мост и Десетогодишње преживљавање: Знатно опада на 86.7% (2).
Дитер Бузенлехнер је показао у својој студији (8.) да стопа успеха имплантата варира од 95.8% да 97.9% са просечном стопом успеха од 97%. Можда из те стопе успеха од 97.9% добијамо број 98.
А те студије чак ни не обрађују друге показатеље о којима смо говорили, естетику, функцију и поузданост. Постаје јасно да не постоји један правилни број за стопу успеха имплантата.
Да бих пружио реалну перспективу, недавно сам ревидирао своје клиничке исходе. Заправо, моји записи показују да сам у последње четири године поставио 2400 имплантата и изгубио 80. То би било нешто мање од стопе опстанка од 97,1%. Али имајте на уму да се то односи на све имплантате укупно, од случајева са једним зубом до реконструкција целог лука.
Док ово 96.7% Стопа преживљавања хиљада уграђених имплантата пружа чврсту клиничку референту, али остаје ретроспективни пресек искуства једног практичара. Да бисмо заиста прешли са посматрања на предвиђање — да бисмо разумели стварни ризик са којим се наши пацијенти суочавају — морамо прећи изван анегдотских података.
Теорија вероватноће успеха
Као стоматолози, често тврдимо да се руководимо праксама заснованим на доказима, али често занемарујемо најосновнији од свих научних метода: математика. Ми третирамо ретроспективне клиничке податке као почетак и крај ‘доказа’, заборављајући да Теорија вероватноће То је оно што нам заправо омогућава да претворимо те прошле резултате у будуће ризике.
Да бисмо поједноставили, можемо дефинисати неуспех имплантата као нежељени догађај — стандардни појам у теорији вероватноће. Ако лечимо 50 пацијената са по једним имплантом, претпостављајући оптимистички ниво преживљавања од 98,1%, сваки случај представља независан догађај. Да бисмо израчунали кумулативни ризик од настанка барем једног неуспеха у овој групи, примењујемо правила вероватноће за независне догађаје, конкретно Правило за додавање вероватноћа.
Једноставним речима, ако поставите имплантат у пацијента А (ПA) и још један код пацијента Б (ПB), вероватноћа да барем један Вероватноћа да ће неки од њих доживети квар није једноставна 2%. Није ни 4%. Зашто одузимамо производ (ПAИксПиB)? У математици овај производ представља “преклапање” — ретку ситуацију у којој оба имплантата истовремено откажу. Ако га не одузмемо, ефективно дупло рачунамо тај специфични неуспех. Математички се изражава као:
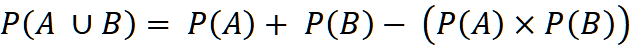
Ако унесемо нашу “оптимистичку” стопу неуспеха од 21 TP3T:
0.02 + 0.02 – (0.02 × 0.02) = 0.0396
Ово се преводи као а 3.961 стопа неуспеха TP3T У тренутку када имате само два имплантата “у пољу”. Иако волимо да сваку операцију сматрамо новим почетком, математика стоматолошке праксе је кумулативна. До тренутка када поставите 50 имплантата, вероватноћа да ћете имати барем један “непожељан догађај” није питање лоше среће — то је статистичка сигурност.
Коришћењем Правило комплемента, вероватноћа да се са 50 имплантата оствари “савршен” запис је (0,98)50 је само о 36%. Ово значи да постоји 64% шанса да ће барем један имплант отказати.
Хируршки парадокс: Како будете успешнији и поставите више имплантата, ваша појединачна стопа успеха може остати на 98%, али ваша математичка ‘сигурност’ да ћете се суочити са компликацијом расте сваки дан. Што боље постајете, технички ћете имати више неуспеха. Математика доказује да мајстор хирург није онај који никада не греши — већ онај који је најбоље припремљен за неизбежних 63.6%.
Када пацијенту кажемо “98%”, описујемо један догађај у вакууму. Али као клиничари, ми не живимо у вакууму; живимо у кумулативној стварности наше укупне популације пацијената. Ово сазнање је први корак у разумевању зашто морамо тражити концепте који смањују број променљивих — а тиме и број могућности за неуспех.
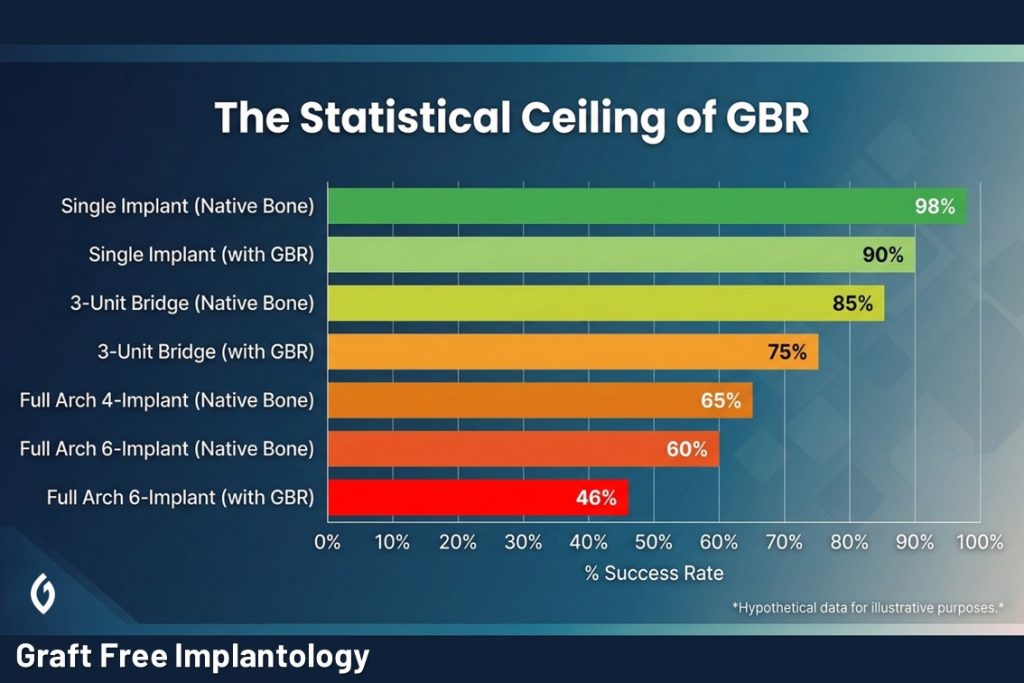
Сада хајде да размотримо стопу преживљавања у случају пуне луке. Многи лекари више воле FP1 Случајеви са шест имплантата и сматрају тај приступ златним стандардом. Пошто су десни видљиве, имплантати морају бити постављени у прецизне позиције зуба које обнављају. Дакле, ако један имплантат не успе, цео случај не успева, јер ће након губитка тог имплантата уследити ресорпција кости, десни ће се повући и обнављање неће бити лако.
Вероватноћа овог “неуспеха система” израчунава се коришћењем правила множења за независне догађаје (Pn). Ако претпоставимо стандардну стопу преживљавања од 98% за сваки појединачни фиксचर, математика за систем са 6 имплантата изгледа овако:
0.986 ≈ 0,885
Ово значи да приступ “Златног стандарда” FP1 заправо носи 11.5% ризик од отказа система. У суштини тражимо од наших пацијената да прихвате шансу од један према десет да ће цела сложена, скупа реконструкција пропасти због једне тачке слабости.
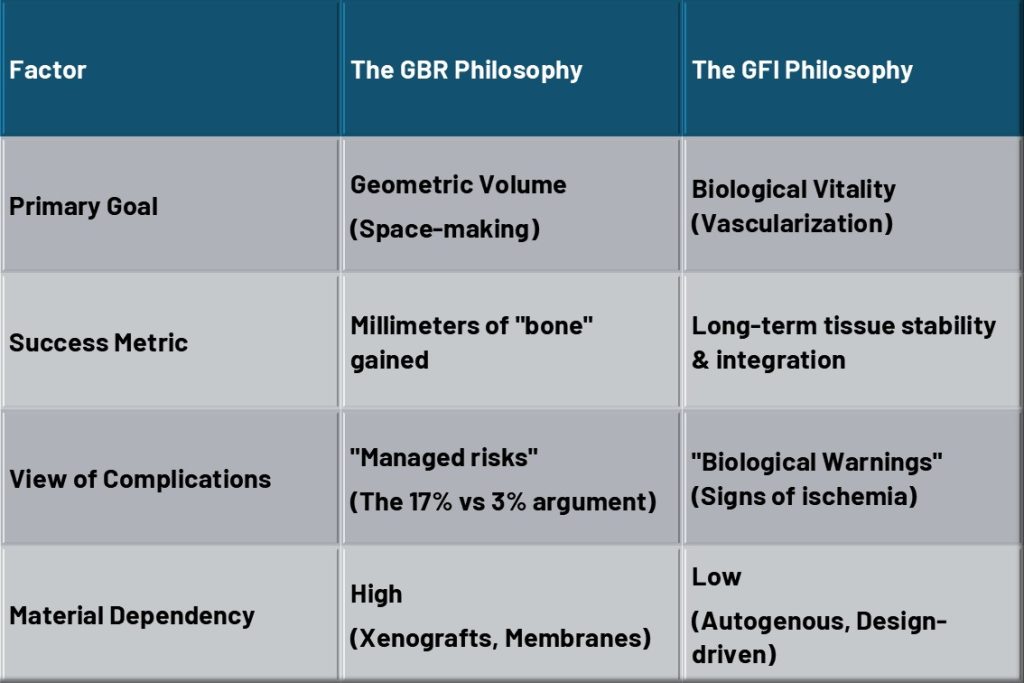
Али математика постаје још немилосрднија када схватимо да ово нису изоловани догађаји. Да бисмо постигли ту “златну стандардну” FP1 естетику, готово увек се ослањамо на Вођена регенерација кости (GBR).
Ово представља Условљени догађаји. Опстанак имплантата сада је везан за успех графта. Ако узмемо конзервативну стопу компликација за GBR од 10%, имамо да тај ризик помножимо за сваку локацију.
Математички, вероватноћа да ће “савршен” FP1 случај са шест имплантата захтевати графтинг је:
(ПГрефт X ПИмплант)6
(0,90 X 0,98)6 ≈ 0,46
Овај резултат је запањујући. У суштини предлажемо план лечења у којем постоји мање од 50% шансе да ће цела реконструкција дугорочно остати без компликација. Ово није зато што је хирург неспособan или што су импланти лоши; то је зато што системска архитектура Само је математички крхко. Везујући успех за ланац од дванаест догађаја — где се шест независних локација свака ослања на условљени успех комбинацијом графта и имплантата — створили смо ‘статистички плафон’ који чини дугорочну савршеност скоро немогућом за постићи.
У теорији вероватноће ово се често назива Модел серијске поузданости. У таквом систему јачину целине одређује најслабија карика; ако се иједна од тих дванаест карика у ланцу прекине, цео случај је компромитован.
Постоје ли докази за математичку хипотезу?
А шта је са резултатима у стварном свету? Стварни подаци које клиничари пријављују?
Па, то је помало тешко тумачити, јер постоји много различитих техника и материјала. Такође, критеријуми успеха нису исти.
Миланска група, коју предводи др Филипо Фонтана (3.), анализирали су литературу и известили о различитим стопама компликација које достижу и до 50%. Такође су класификовали компликације GBR у четири класе:
- Класа I – изложеност мања од 3 мм без гнојног ексудата
- Класа II – изложеност великог уређаја (>3 мм) без гнојног исцедка
- Овде аутор предлаже уклањање нересорбљиве мембране и спасавање графта.
- класа III: изложеност уређаја са гнојним исцедком
- У суштини се третира слично као класа II, али уз одређену манипулацију графтом како би се сачувала.
- класа IV (а и б): формирање апсцеса без излагања уређаја
- Класа IVа – Овде се апсцес налази испод мембране и лечење захтева потпуно уклањање графтног материјала. У суштини, ово је потпуни неуспех.
- Класа IVб – Ексудат се налази изнад уређаја и то би требало да има бољу прогнозу, али и даље треба уклонити нересорбљиву мембрану, сачувати графт и поставити ресорбљиву мембрану.
Њихов закључак је: “Иако се GBR техника сматра предвидивим хируршким поступком, даље се развијају модификације материјала и техника како би се смањиле клиничке компликације. Поштовање доказаних клиничких протокола и увођење нових материјала могли би да смање учесталост компликација и повећају предвидивост аугментације костију.”
У свету инжењеринга и математике, ово је познато као Оптимизација крхког система. Уместо да промене систем да би био робустан, они покушавају да крхки процес учине “функционалним” искључивом прецизношћу.
И ово је понављајућа тема у GBR извештајима. Кад год дође до компликације или када је стопа виша него што би аутору одговарало, они желе боље материјале.
“Међутим, и даље постоје изазовне ситуације и компликације које налажу будући развој GBR мембрана.” То је закључак др Ибрахима Елгалија у његовој рецензији “Вођена регенерација кости: материјали и биолошки механизми поново разматрани” (5.)
Заинаб Резаи Исфахруд и сарадници, у свом прегледу литературе о Кратки зубни имплантати у задњем делу вилице,утврдили су да су “импланти постављени у нетакнутој кости имали вишу стопу опстанка (96,41%) у поређењу са онима постављеним у увећаном синусу (86,11%)”. (6.)
Као што су др Лим и сарадници закључили у својој мета-анализи из 2018. године (4.), стопа компликација од 16,81 TP3T у GBR је независна од ‘најновијих и најбољих’ мембрана. Уместо тога, она је везана за техничка осетљивост. За нас као клиничаре, ово значи да чак и уз најбоље материјале радимо у систему који има уграђену високу стопу неуспеха због своје екстремне осетљивости на променљиве меких ткива. Не боримо се само против биологије; боримо се против математичког закона о опадајућим приносима који управља техникама осетљивим, вишестепеним процедурама.
Чак Urban и др. (2019) известио је о 17% стопа компликација специфично за вертикалну аугментацију уз употребу ојачаних dPTFE мембрана.
Хајде да размотримо још једну студију Дуонг Т. Тран “Опстанак зубних имплантата постављених у графтованој и неграфтованој кости: ретроспективна студија у универзитетском окружењу” (9.) Они извештавају: “Укупно је обухваћено 1.222 пацијента са 2.729 имплантата. Кумулативне стопе опстанка на 5 и 10 година износиле су 92,1% и 87,1% за имплантате постављене у аутологној кости и 90,1% и 79,1% за имплантате постављене у графтованој кости, респективно.” али закључују ово: “Није било разлике у стопи опстанка зубних имплантата када су имплантати постављени у природну кост или у кост обогаћену графтом. Пушење и недостатак професионалног одржавања били су значајно повезани са повећаним губитком имплантата.” Како њихов закључак може бити другачији од резултата које извештавају? Да ли погрешно тумачим?
Разлика лежи у разлици између Клиничко значење (апсолутне бројеве) и Статистичка значајност (то P-вредност). Када аутори кажу да није било “значајне разлике”, они се односе на Мултиваријатна анализа (Коксова регресија). Математички, пошто је студија била ретроспективна и величина узорка десетогодишњих праћења могла је бити мања или “бучнија” (са променљивим као што су пушење и одржавање који су узимали већу “тежину” у прорачуну), P-value није прешао магични праг (обично P < 0,05). У научничком жаргону: “Разлика постоји (87% у односу на 79%), али не можемо доказати да није настала случајно или због других фактора као што је дуван.” У стварности, 871ТП3Т против 791ТП3Т је 8% апсолутна разлика у преживљавању на 10 година.
Санз-Санчез је такође разматрао стопу компликација код процедура коштане пластике и предложио њихову класификацију. И они су утврдили распон стопе компликација од 0 до 45% са просеком од 16.8%, али су закључили другачије од других: “Стога се препоручује да клиничари, кад год је то могуће, бирају процедуре са нижим степеном компликација и примењују мање инвазивне хируршке интервенције.”
Постоје готово никакве клиничке студије, радови који се баве касно Постоје компликације при пресађивању кости, али оне постоје. Није ретко да се утврди да је графт био оштећен током зарастања, да су се компликације некако решиле, зарастање је завршено, али се годинама касније испоставило да пресађена кост није баш чврста, да су у средњим зонама присутни костни супститути и да бисмо, ако бисмо бушили, нашли песак.
Арне Морденфелд је утврдио да су честице DPBB добро интегрисане у ламеларни кост након подизања дна синуса код људи, при чему није било значајних промена у величини честица након 11 година.“ (7.) And while many proponents of GBR find this result as a success and testament to grafting, from biological point of view it might be viewed as failure. This is no human bone anymore. Vital bone can remodel, heal, and fight infection. A bovine bone particle cannot. It is a “stone in a wall.” If the “mortar” (the 50% vital bone) is ever compromised by peri-implantitis, the “stones” (the particles) have no defence mechanism.
Можете тврдити да све те стопе компликација нису стопе неуспеха. Заправо, Иштван Урбан извештава о 17% компликација, али само о 3% укупних неуспеха. Али ту лежи проблем. Хајде да узмемо у обзир да су најчешће пријављене компликације GBR dehiscence лоскута и изложеност мембране. Пре свега, зашто се то уопште догодило? Превелика тензија лоскута? Не мислим тако. Најчешћи разлог дехисценције лоскута је лоша васкуларизација. Цело то подручје, графт, кост и мека ткива, требају доток крви, а пошто је ту страна материја – мембрана која је полупропустна или уопште није, и материјал за коштану заменицу испод ње – васкуларизација је отежана. Посебно ако је примењен принцип прекомерне корекције. Заправо, др Урбан признаје проблем васкуларизације у свом чланку, наводећи да “површина регенерације ограничена мембраном може да се ослања искључиво на исхрану из васкулатуре базне кости.” (10.)
Дакле, сада се суочавате са компликацијом, испирате све, дајете више антибиотика, дехисценција се коначно затвара, место зараста и ви то сматрате победом. Али шта се дешава са графтом испод је велика непознаница. Пошто је била дехисценција, коначан резултат треба довести у питање. Др Санз-Санчез каже: “Комупликације повезане са овим интервенцијама (GBR) обично су везане за изложеност баријерне мембране, што може нарушити исход регенеративне процедуре, јер изложена мембрана одмах постаје контаминирана бактеријама из оралне средине.”(11.)
Дискусија
Пристрасност
Прво, хајде да се позабавимо чињеницом да постоји толико различитих резултата и закључака. Зашто? Па, морамо узети у обзир да смо сви људска бића и веома подложни Пристрасност.
У науци, пристрасност је било која систематска грешка која доводи до нетачне процене повезаности између изложености и исхода.
1. Биас потврђивања (најчешћи)
Ово је тенденција да се траже, тумаче и призивају информације на начин који потврђује претходно уверувања.
- У имплантологији: Хирург који верује да је GBR “предвидив” фокусираће се на стопу успеха од 83% у студији, али ће игнорисати стопу компликација од 17% као “изузетке” или “лошу срећу”.”
- Засада: Они виде на рентгенској снимци оно што желе да виде (чврста бела) и игноришу оно што не желе да виде (недостатак виталне кости).
2. Пристрасност очекивања (“Ефекат очекивања посматрача”)
Ово се дешава када когнитивна пристрасност истраживача подсвесно утиче на учеснике или податке како би се постигао жељени резултат.
- “Жеља”: Управо то налазимо у студијама. Аутори очекивати GBR је успешан у раду, па када не успе, закључују да ће “бољи материјали” или “боља техника” то решити, уместо да доведу у питање сам метод.
3. Издавачки пристрасност (“Проблем фиоке са фајловима”)
Часописи су много склонији да објаве “позитивне” резултате (нпр. “Пресађивање је успело!”) него “негативне” резултате (нпр. “Пресађивање није успело да произведе кост”).
- Илузија: Ово ствара искривљен скуп доказа. Клиничари мисле да је GBR успешнији него што јесте, јер неуспеси често остају необјављени у “фиоци”.”
4. Изборна пристрасност
Ово се дешава када подаци о “успеху” потичу из високо филтриране групе (нпр. непушача са савршеном хигијеном и огромном количином постојеће кости).
- Реалност: Када се ове методе примене на “стварни свет” опште праксе, PУспех опада значајно, али ознака “Златни стандард” остаје.
5. Заблуда потопљеног трошка (Когнитивна пристрасност)
Иако није формална “истраживачка пристрасност”, ово је огромно у клиничким круговима. Ако је стоматолог уложио време и новац у обуку и материјале за GBR, он је психолошки отпоран на идеју да је графтинг ризичан.
Остале разлоге
Осим пристрасности, могу постојати и други разлози због којих се GBR сматра златним стандардом:
1. Индустријско-академски комплекс
Ово је можда нај “неизрецивији” разлог у формалној литератури.
- Модел прихода: GBR је огромна индустрија. Између мембрана, материјала за замену кости, вијака за фиксацију и специјализованих комплета, један GBR случај генерише значајан приход за произвођаче.
- Циклус финансирања: Већи део висококвалитетних истраживања (RCT) финансирају управо оне компаније које производе ове материјале. Ретко се виђа велика студија финансирана да докаже да не Коришћење производа (GFI приступ) је супериорно.
2. “Рецепт” наспрам “хируршке уметности”
GBR је успешно пласиран на тржиште као стандардизовани протокол.
- Наставност: Лакше је на викенд-курсу пренети “рецепт” (поставе кост -> поставе мембрану -> затвори) него дубоко биолошко разумевање субкресталне динамике или напредне припреме локације коју GFI често захтева.
- Илузија безбедносне мреже: Хирурзи често осећају да “додавањем” материјала активно решавају проблем. Рађење “мање” (GFI) може делује контраинтуитивно или чак “ризично” за клиничара обученог у адитивни начин размишљања.
3. Дефиниција “Успеха” у литератури
Као што је примећено на примеру Иштвана Урбана, “златни стандард” остаје злато зато што успех дефинишемо превише уско.
- Ако је имплантат стабилан и пацијент нема болова, то је “успех”, чак и ако је “кост” око њега заправо само инкапсулисани ксенографт.
- Когнитивна дисонанца: Признајући да стопа компликација од 17% представља неуспех филозофија Било би потребно да цела генерација хирурга призна да су деценијама претерано или погрешно лечили пацијенте.
Закључак: Од статистичког преживљавања до биолошког успеха
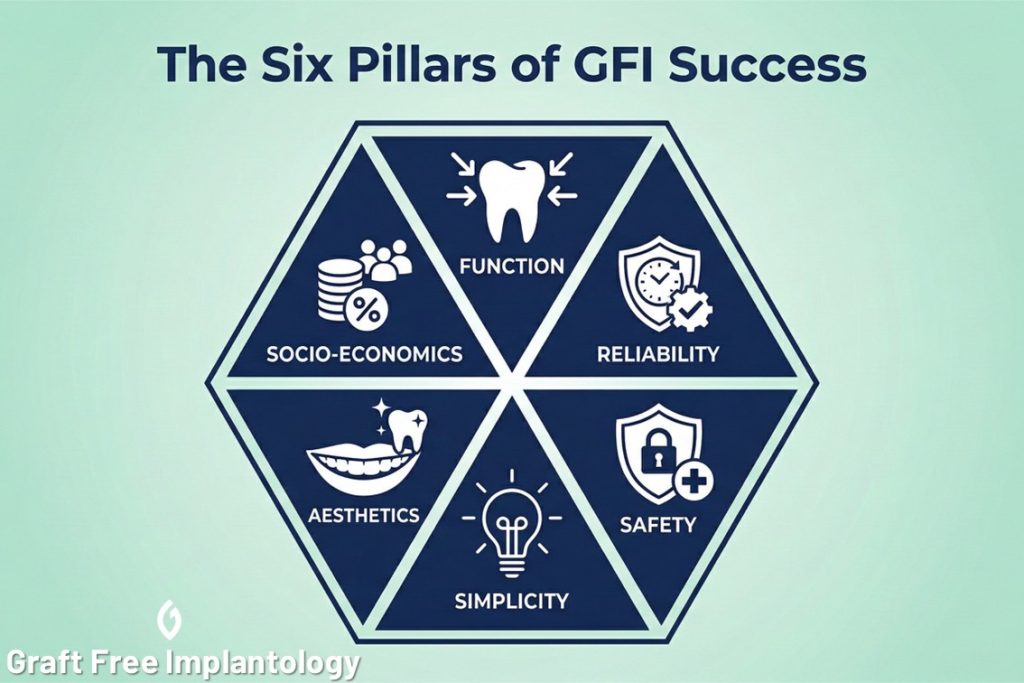
Морамо променити наш начин размишљања. Стопе преживљавања нису стопе успеха. Имплантат који “преживи” и даље може представљати биолошки или рестауративни неуспех. Да бисмо напредовали, морамо дефинисати успешан исход као збир шест кључних показатеља који морају остати стабилни током времена:
Шест стубова успеха
- Функција: Рестаурација мора бити функционална, са исправним оклузом и дизајном који омогућава самочишћење, спречавајући заглављивање хране и инфекцију.
- Поузданост: Дугорочна стабилност периоимплантних ткива и одсуство протетских компликација.
- Безбедност: Минимизирање интраоперативних компликација и избегавање оштећења анатомских структура — придржавање “Прво не нашкоди.”
- Једноставност: Оптимизован ток хируршког рада који омогућава предвидив и успешан исход сваки пут.
- Естетика: Коначан резултат мора да задовољи и пацијента и практичара. Оно што је видљиво мора бити лепо.
- Друштвено-економски аспект: Морамо поштовати улагање пацијента и времена и новца.
Ови показатељи нису хијерархија; они су подједнако важни. Ово је Имплантологија без графтова (GFI) пут.
Парадокс неуспеха
Боље је рано изгубити имплантат него дозволити да лоше позициониран имплантат остеоинтегрише. Иако је ово тежак концепт за многе клиничаре да прихвате, морамо схватити да је рани неуспели имплантат је управљива компликација Током фазе лечења, а не због неуспеха самог случаја. Ако смо посвећени испуњавању свих шест показатеља, статистичка реалност се мења у нашу корист.
Провера реалности Велике Британије
Потребно нам је више пажљивог испитивања и објективности у вези са вођеном регенерацијом костију. Морамо узети у обзир стопе компликација 17% и шта оне заправо значе за биолошку будућност пацијента.
Зашто бисмо, на пример, планирали један FP1 рестаурација целог лука за пацијента са високо постављеном линијом осмеха, коме је потребна масивна регенерација само да би се постигла равномерна линија десни, када је у самом том третману уткана “тиктајућа бомба” потенцијалних компликација у касној фази?
Завршна мисао
Основна филозофија имплантологије мора да се развије. Део те еволуције подразумева поново дефинишући шта неуспели имплантат заправо значи. Ако се имплантат изгуби, али се може заменити без угрожавања коначног протетског резултата, не бисмо га требали сматрати клиничком катастрофом, већ као препрека на путу. Међутим, ова перспектива захтева основни помак у начину на који радимо: морамо престати да планирамо ‘савршен’ сценарио и почети да планирамо за отпорност. Морамо осмислити планове лечења који узимају у обзир могуће биолошке потешкоће, како бисмо осигурали да наш коначни циљ остане достижан чак и када пут није линеаран.
У крајњем, морамо обезбедити успех сваког пацијента у свакодневној пракси — не само одабраних, беспрекорних случајева који завршавају у сјајним часописима. Дајући предност биологији над страним материјалима и планирајући за непредвиђене ситуације, бирамо пут предвидљивости, трајности и истинске клиничке изврсности.
Поређење клиничких приоритета
Литература
- Јунг, Пјетурсон и др. (2008. и ажурирано 2012.).
- Петурсон и др. (2012) – Систематски преглед ФДП-ова.
- Фонтана, Ф., Рокијета, И. и Симони, М. (2011). Кomplikacije у вођеној регенерацији костију. Међународни часопис за периодонтологију и рестауративну стоматологију, 31(3), 263–271.
- Лим, Г., Лин, Г. Х., Монје, А., Чан, Х. Л., и Ванг, Х. Л. (2018). Кomplikacije у зарастању рана након вођене регенерације кости за аугментацију алвеоларног гребена: систематски преглед и мета-анализа. Међународни часопис за оралне и максилофацијалне имплантате, 33(1), 41–50.
- Елгали I, Омар O, Даллин C, Томсен P. Вођена регенерација костију: материјали и биолошки механизми поново разматрани. Европски часопис за оралну науку. 2017;125(5):315-337. doi:10.1111/eos.12364
- Есфахруд ЗР, Ахмади Л, Карами Е, Асгари С. Кратки зубни имплантати у задњем делу вилице: преглед литературе. Јужнокорејско удружење за оралну и максилофацијалну хирургију. 2017;43(2):70-76. doi:10.5125/jkaoms.2017.43.2.70
- Морденфелд А, Халлман М, Јохансон ЦБ, Албректсон Т. Хистолошке и хистоморфометарске анализе биопсија узетих 11 година након augmentације дна максиларног синуса депротеинисаним говеђим и аутогеним коштаним графтовима. Клин Орал Имплантс Рес. 2010;21(9):961-970. doi:10.1111/j.1600-0501.2010.01939.x
- Бусенлехнер Д, Фурхаузер Р, Хаас Р, Вацек Г, Мајлат Г, Помер Б. Дугорочни успех имплантата на Академији за оралну имплантологију: осмогодишње праћење и анализа фактора ризика. Ј Периодонтал Имплант Сај. 2014;44(3):102-108. doi:10.5051/jpis.2014.44.3.102
- Тран ДТ, Геј ИЦ, Дијаз-Родригез Ј, Партхасарати К, Велтман Р, Фридман Л. Опстанак зубних имплантата постављених у графтовану и неграфтовану кост: ретроспективна студија у универзитетском окружењу. Међународни часопис за оралне и максилофацијалне имплантате. 2016;31(2):310-317. doi:10.11607/jomi.4681
- Urban, I.A., Serroni, M., Dias, D.R., Baráth, Z., Forster, A., Араужо, Т.Г., Салех, М.Х.А., Кучи, А. и Равида, А. (2025), Утицај колагенске мембране у вертикалном увећању гребена уз употребу PTFE мрежице ојачане титаном: рандомизована контролисана студија. J Clin Periodontol, 52: 575-588. https://doi.org/10.1111/jcpe.14129
- Санз-Санчез I, Санз-Мартин I, Ортиз-Вигон A, Молина A, Санз M. Кomplikacije у процедурама усађивања кости: класификација и управљање. Периодонтол 2000.2022; 88: 86–102. doi:10.1111/prd.12413

Оставите одговор